 © magele-picture | stock.adobe.comViele Patienten, die in die Notaufnahme kommen, haben zusätzlich zu ihrem akuten Problem bereits chronische Erkrankungen und eine Polymedikation, so dass insgesamt ein größeres Risiko für unerwünschte Wirkungen, erhöhte Morbidität und Mortalität besteht. Zugleich steht das medizinische Personal in überfüllten Notaufnahmen unter erheblichem Zeitdruck.
© magele-picture | stock.adobe.comViele Patienten, die in die Notaufnahme kommen, haben zusätzlich zu ihrem akuten Problem bereits chronische Erkrankungen und eine Polymedikation, so dass insgesamt ein größeres Risiko für unerwünschte Wirkungen, erhöhte Morbidität und Mortalität besteht. Zugleich steht das medizinische Personal in überfüllten Notaufnahmen unter erheblichem Zeitdruck.
In dieser Situation kann die Beteiligung von Apothekern dazu beitragen, die Behandlungsergebnisse zu verbessern. Das wird u.a. in vier Studien belegt, die wir hier in vier sequenziellen Beiträgen beispielhaft vorstellen.
Zur Studie 1 geht es hier, zur Studie 3 hier und zur Studie 4 hier.
Studie 2: Pharmazeutische Arzneimittel-Anamnese bei Aufnahme
Bei 270 Patienten, die in einem von drei Lehrkrankenhäusern in Bogotà, Kolumbien, in die Notaufnahme eingewiesen wurden, erfolgte die Arzneimittel-Anamnese entweder standardmäßig, d.h. durch medizinisches Personal (Kontrollgruppe), oder durch einen Apotheker (Interventionsgruppe), der im Gespräch mit Patienten und Angehörigen (wenn nötig, telefonisch), aus aktuellen Verordnungen und anhand mitgebrachter Medikation eine umfassende Medikationsliste erstellte [1]. Nachdem die Ärzte der Notaufnahme die initiale Klinikmedikation verordnet hatten, prüften zwei Gutachter diese Medikation auf Diskrepanzen mit der vorbestehenden Medikation des Patienten. Danach wurden unbeabsichtigte Diskrepanzen natürlich ausgeräumt.
Idealerweise sollte die Vormedikation in der Klinikmedikation enthalten und alle Abweichungen durch die akute Situation begründbar sein. Die Gutachter prüften dies, sowie die Wahrscheinlichkeit, dass etwaige nicht zu begründende Diskrepanzen den Patienten gefährden.
Ergebnisse
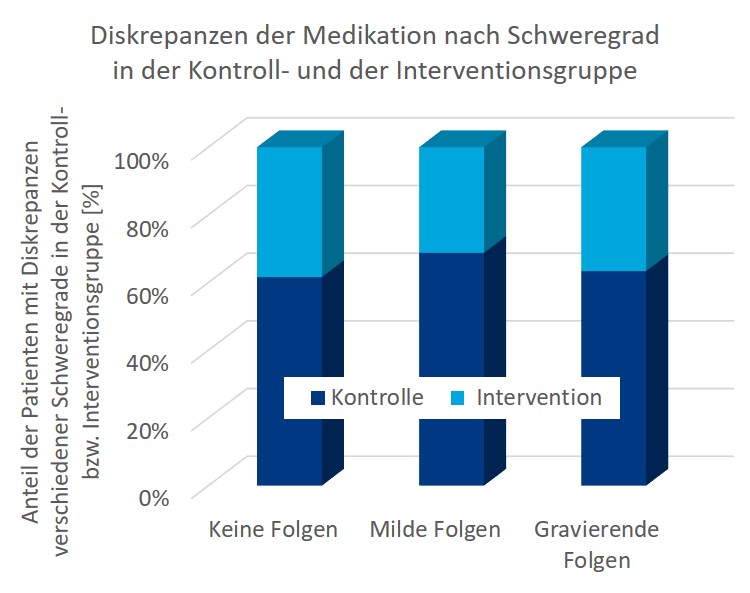
Im Schnitt traten je Patient mehr als drei nicht zu begründende und daher vermutlich nicht beabsichtigte Diskrepanzen auf. Ein Drittel davon wurde als nicht relevant eingestuft, 43% hätten bei Fortbestand der initialen Klinikmedikation milde und 24% schwere unerwünschte Folgen haben können.
Zwei Drittel der Abweichungen fanden sich bei den Patienten der Kontroll- und ein Drittel bei den Patienten der Interventionsgruppe. Die folgende Abbildung zeigt die Diskrepanzen aufgeschlüsselt nach Schweregrad der potenziellen Folgen und Gruppe:
Methodik
Die Parallelgruppen-Studie war multizentrisch, doppel-blind, randomisiert und kontrolliert. Beide Studiengruppen waren hinsichtlich aller Patientencharakteristika vergleichbar.
Fazit
An der Schnittstelle zur Notaufnahme wird die Vormedikation häufig nicht zu 100% erfasst. Apotheker, die in der Notaufnahme die Arzneimittelanamnese durchführen, reduzieren die Häufigkeit unbeabsichtigter Diskrepanzen zwischen vorbestehender Haus- und Klinikmedikation etwa um ein Drittel.
Quelle
[1] J Becerra-Camargo et al.: The effect on potential adverse drug events of a pharmacist-acquired medication history in an emergency department: a multicentre, double-blind, randomised, controlled, parallel-group study. BMC Health Services Research 2015; 15:337
Bildnachweis: © magele-picture / Fotolia
Pingback: Apotheker in der Notaufnahme: Was bringt’s? [Studie 1] | Campus Pharmazie
Pingback: Apotheker in der Notaufnahme: Was bringt’s? [Studie 3] | Campus Pharmazie
Pingback: Newsletter Nr. 03/2018 | Campus Pharmazie
Pingback: Apotheker in der Notaufnahme: Was bringt’s? [Studie 4] | Campus Pharmazie