Rena Clear, Apothekerin, und Distrib Volum, Pharmazeut im Praktikum, hatten den Auftrag bekommen, die Medikationsliste eines 75-jährigen Patienten zu analysieren. (Hier ist der Anfang.)
Diese Liste umfasste
- Furosemid 80 mg 1-0-1
- Hydrochlorothiazid 12,5 mg 1-0-0
- Spironolacton 100 mg 1-0-0
- Lisinopril 10 mg 1-0-0
- Metoprolol 25 mg 1-0-1
- Ibuprofen 400 mg 1-1-1-1 (bei Bedarf)
- Ranitidin 150 mg 1-0-0
- ASS 100 mg 1-0-0-0
- Famotidin 20 mg 0-0-1
- Capsaicin topisch zur Anw. am Knie nach Bedarf
Nachdem sich die Beiden Gedanken gemacht haben, treffen sie sich zum Austausch.
Volum: Weißt Du, was mir gleich zu Hause aufgefallen ist? RaniTIDIN und FamoTIDIN – die gleichen Endungen! Das sind doch beides H2-Blocker also eine Doppelverordnung. Ob das verschiedene Ärzte verordnen?
Clear: Ja, stimmt! Warum er wohl einen H2-Blocker nehmen soll und keinen PPI? Das ist doch heutzutage bloß noch zweite Wahl. Da müssen wir unbedingt mehr rausbekommen. Auch die Dosis, wenn man sich denn für einen Wirkstoff entscheidet, ist nicht üblich. Famotidin kann man ja einmal täglich nehmen, aber Ranitidin eigentlich zweimal täglich.
Was hast Du denn noch entdeckt?
Volum: Heute früh habe ich gleich alles in die Apo-Software eingegeben und einen Interaktionscheck durchgeführt. Eine rote Interaktion war dabei: Lisinopril und Spironolacton. Da stand „Gefahr einer schweren Hyperkaliämie“ und Symptome sind u.a. Muskelschwäche und Bradykardie und es kann sogar tödlich sein. Das klingt echt gefährlich, wir müssen ihn sofort anrufen!
Clear: Stopp! Das kann zwar wirklich schwerwiegende Folgen haben, und eigentlich soll Spironolacton nur bis 50mg pro Tag gegeben werden, wenn auch noch ein ACE-Hemmer an Bord ist; zumindest falls es sich um eine Herzinsuffizienz handelt [1]. Aber vielleicht ist es ein Patient mit Hyperaldosteronismus oder der Kaliumspiegel ist sehr niedrig. Dann wird das manchmal absichtlich gemacht. Wichtig dabei ist, dass der Kaliumspiegel gut überwacht wird und jemand das Ganze im Blick hat. Wir können uns ja gleich mal eine Monitoring-Spalte zu der Medikationsliste machen.
Volum: Okay, mache ich. Stimmt, die anderen beiden Diuretika führen ja zu verstärkter Kaliumausscheidung. Vielleicht ist alles so in der Balance.
Clear: Eigentlich müsste die ABDA-Datenbank dir noch ziemlich viele andere Interaktionen angezeigt haben. Die kannst du ja schon mal mitsamt deinen Interventionsvorschlägen in unsere Liste eintragen, die gucken wir uns später zusammen an. Jetzt bin ich im HV eingeteilt. Bis später!
-später-
Volum: Hier ist meine Liste:
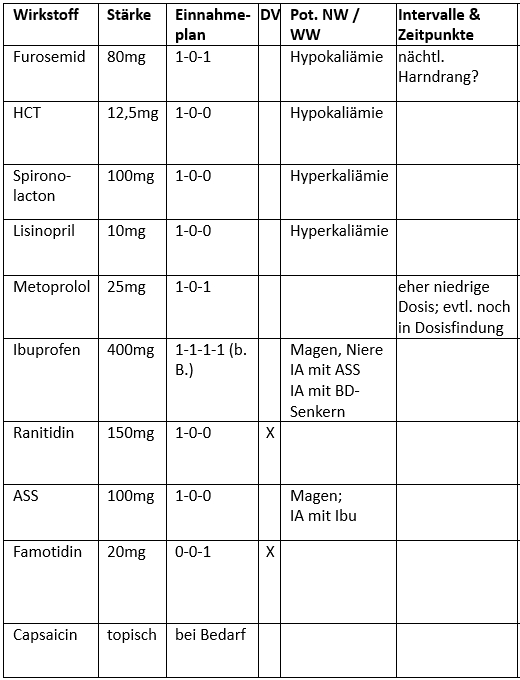
Wir sollten ihm auf jeden Fall vom Ibuprofen abraten, da gibt es zu viele Wechselwirkungen. Er kann ja erstmal Paracetamol nehmen.
Clear: Außerdem wissen wir zu wenig über seine Nierenfunktion. Die andere Medikation – vor allem Kombination der drei Diuretika – macht mich da vorsichtig. Das wird eigentlich nur bei ausgeprägter Niereninsuffizienz zur so genannten sequenziellen Nephronblockade eingesetzt. Plus ACE-Hemmer und nichtsteroidales Analgetikum – da kann die Niere ganz schnell in die Knie gehen. Wenn er einverstanden ist, rufen wir den Hausarzt an und schlagen Paracetamol, Novaminsulfon oder Tilidin vor. Möglicherweise sollten die Knieschmerzen auch vom Orthopäden abgeklärt werden.
Volum: Warum nicht Tramadol?
Clear: Erstens hat Tramadol laut Priscus-Liste bei Älteren mehr unerwünschte Wirkungen wie Verwirrtheit und Schwindel als Tilidin [2] und zweitens braucht es laut Fachinfo bei eingeschränkter Nierenfunktion, wovon wir hier mit ziemlicher Sicherheit ausgehen können, keine Dosisreduktion.
Volum: Und dann ist die Metoprololdosis recht niedrig. Woran das wohl liegt?
Clear: Er könnte eine KHK oder Herzinsuffizienz haben, ASS bekommt er ja auch, allerdings kein Statin. Ohne Diagnose können wir die Dosis erstmal nicht erklären. Bei einer Herzinsuffizienz z.B. sollte es Metoprololsuccinat sein, und nicht das Tartrat. Da ist die Wirksamkeit besser belegt. Und man könnte mit einer retardierten Form sicher auf eine Einnahme verzichten.
Jedenfalls scheint er stärkere Ödeme zu haben, deshalb HCT und Furosemid und Spironolacton. Er sollte sich häufig wiegen – eventuell sogar täglich, um die Ödembildung zu kontrollieren. Manchmal kann das HCT dann auch in dieser Kombination entfallen, aber das ist erstmal nachrangig.
Volum: Wenn du mit dem Hausarzt telefonierst, kannst du ja auch mal fragen, ob er den Kaliumspiegel kontrolliert. Ich habe mal alles in die Liste eingefügt:
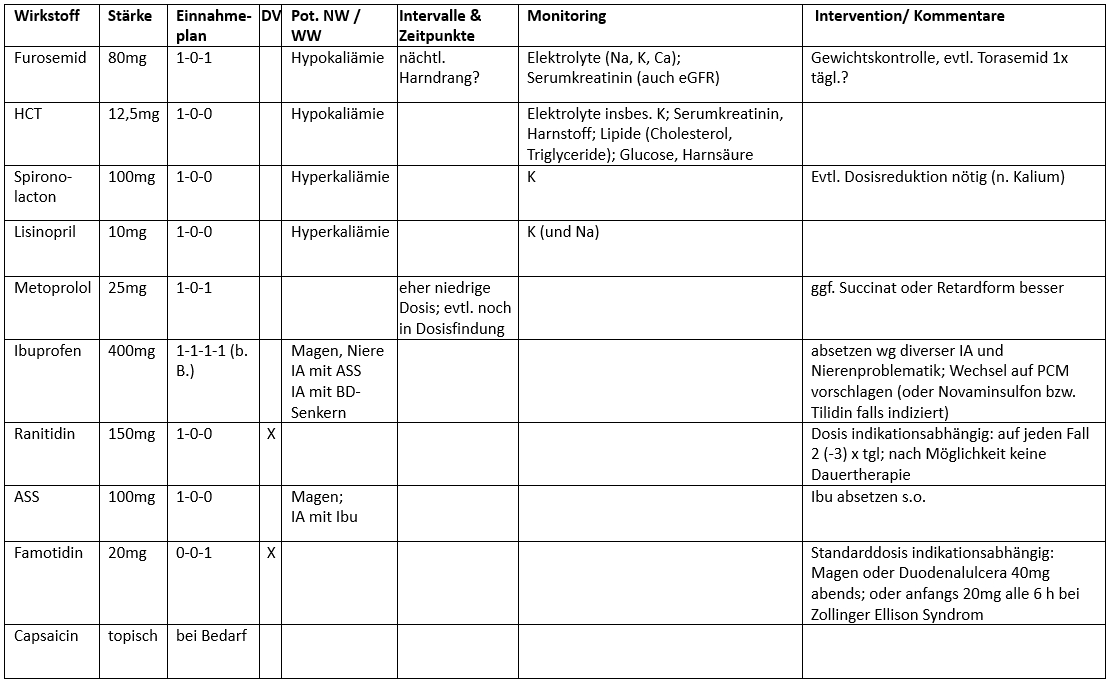
Clear: Okay, dann haben wir also:
- Ibuprofen absetzen (alternativ PCM, Novaminsulfon oder Tilidin)
- Ranitidin und Famotidin (für eins entscheiden oder PPI; ggf. komplett absetzen falls Symptome durch Ibuprofen verursacht)
- Monitoring: vorrangig Kaliumspiegel und Nierenfunktion
- Dann könnte man noch überlegen, ob die abendliche Gabe von Furosemid zwingend erforderlich ist. Wir können den Patienten fragen, wie er denn schläft und ob er nachts häufig zur Toilette gehen muss. Eventuell kann man auf einmal täglich Torasemid wechseln.
Volum: Wo ist denn bloß die Doku vom Patientengespräch? Dann wüssten wir, was dem Patienten am wichtigsten ist und könnten uns gleich auf die wesentlichen Punkte konzentrieren. Dr. Kinet hat doch mit dem Patienten gesprochen und auch die Packungen gesehen? Wenn da schon was abgelaufen wäre, hätte sie uns das doch sicher gleich gesagt. Wenigsten das scheint also okay zu sein.
Clear: Gut. Dann besprechen wir das nachher mit Dr. Kinet. Falls nötig und uns noch Informationen fehlen, telefonierst du dann mit dem Patienten und ich rufe anschließend den Arzt an und kläre den Rest.
Quellen:
[1] ESC-Leitlinie Diagnose und Behandlung der akuten und chronischen Herzinsuffizienz 2016. European Heart Journal doi:10.1093/eurheartj/ehw128
[2] A Renom-Guiteras et al., The EU(7)-PIM list: a list of potentially inappropriate medications for older people consented by experts from seven European countries. Eur J Clin Pharmacol (2015) 71:861–875
Autorinnen: Dorothee Michel, Markt-Apotheke Eidelstedt, Dorothee Dartsch, Campus Pharmazie
Pingback: Newsletter Nr. 03/2016 | Campus Pharmazie